2022年12月美国眼科学会(American Academy of Ophthalmology , AAO)发布了最新版《临床推荐指南》(Preferred Practice Patterns , PPP),基于循证医学的最佳临床证据为诸多眼科疾病的临床诊断和治疗提供了目前最佳的指导意见。
将ppp在中国推广,对于我国眼科同道在临床工作中的规范诊疗有很好的指导意义。北京眼科学会组织编译的中文版PPP——《眼科临床推荐指南手册(2022版)》已上线发布(具体查看方式在文末)。我们将陆续以「指南解读结合病例分享」的形式,为大家带来更多有关PPP的精彩内容,欢迎大家持续关注和学习。
本文就2022版原发性前房角关闭指南中的治疗部分的主要内容进行介绍和解读。
指南解读
一、定义与分类
原发性房角关闭(primary angle closure,PAC)是指前房角附着性或粘连性关闭,发病机制分为瞳孔阻滞(pupillary block)及非瞳孔阻滞,后者主要与睫状体的位置、虹膜的形态相关,且会随着年龄发生变化。
整个原发的房角关闭性疾病的自然病程分为 3个阶段,即可疑 PAC、PAC 和PACG。各阶段的诊断要点简要阐述如下:
(1)静态房角镜检查发现 180°或更大范围虹膜小梁网接触(iris trabecular contact,ITC)(静态房角镜下半圈以上后部小梁网不可见),但无周边虹膜前粘连(peripheral anterior synechia,PAS)(动态房角镜下未见房角关闭),且眼压正常,可诊断为可疑PAC。
(2)静态房角镜检查发现 180°或更大范围 ITC,并伴有眼压升高或PAS,诊断为PAC。
(3)PAC患者出现青光眼性视神经改变时,诊断为PACG。

表1 PAC不同阶段的临床特征
急性房角关闭危象( acute angle closure crisis,AACC),对应于我国诊断标准中的急性闭角型青光眼的前驱期或急性发作期。有的可自行缓解或复发,对侧眼也处于发生AACC的高度危险之中。
高褶虹膜状态和高褶虹膜综合征(plateau iris configuration and syndrome):高褶虹膜状态是指通过虹膜周切术解除了瞳孔阻滞因素后, 仍然存在ITC的情况。如果散瞳会引起IOP升高, 则诊断为高褶虹膜综合征。
二、背景
患病率:种族差别大,因纽特人(2.5-3.8%)、中国人(1.2-3.0%)和其他亚洲人群患病率最高。
危险因素:
人口统计学特征:家族史,年龄增加,女性,种族
眼部特征:远视眼,周边前房深度变浅,中央前房深度变浅,角膜曲率变陡,晶状体增厚,眼轴短,睫状体形态,高褶虹膜
自然病史:不治疗会导致失明
三、诊断
PAC患者可有或没有前房角关闭的症状,常因为无症状常规检查或出现AACC突发症状(急性眼部疼痛、发红、视力下降、极高IOP等)就诊。
病史:
——既往症状,是否出现过可能提示房角闭合短暂性或间歇性发作的症状,如视力模糊、光晕、眼痛、头痛、眼部发红等。
——家族史,可提示急性闭角型青光眼的发生风险。
——用药史,询问患者是否使用过可能导致睫状体水肿的药物,如口服药物磺胺类、托吡酯;以及可能引发房角狭窄或潜在房角关闭突发事件的药物,这些药物可为具有肾上腺素能或抗胆碱能作用的局部用药、吸入性药物或口服用药,如异丙托溴铵、沙丁胺醇吸入剂等。
——外伤史
体格检查:
——屈光状态,远视眼,尤其是年龄较大且植入人工晶状体的患者常发生前房角狭窄的情况,其发生PAC的风险显著增加。
——瞳孔,大小和形状、反应性、相对性瞳孔传入障碍
——裂隙灯,结膜充血、中央和周边前房深度缩小、前房炎症反应、角膜肿胀、虹膜弥漫性或局灶性萎缩、虹膜后粘连、瞳孔功能异常、瞳孔形状不规则或轻度散大、晶状体改变(包括白内障和青光眼斑等等)、角膜内皮细胞丢失
——眼压测量,优先选用Glodmann眼压测量
——前房角镜检查
——前节影像学检查:前节OCT、UBM
——激发试验
——其他:眼底和视盘,RNFL
——对侧眼很重要
四、鉴别诊断
当观察到患者对侧眼(相对于患眼)房角较宽时,一般提示PAC以外的其他诊断。导致前房角关闭的其他疾病,包括双侧或单侧受累,应进行鉴别诊断,包括:
——牵拉的机制:
虹膜上的膜:新生血管化、上皮向下生长或纤维向内生长、前房角的角膜后弹力层化(如ICE)、炎性沉着物的挛缩、眼前节手术后引发的PAS等
——推挤的机制:
继发瞳孔阻滞:葡萄膜炎瞳孔后粘、晶体疾病(异位、1OL异位);
晶体虹膜隔前移(视网膜疾病导致的):睫状体水肿或脉络膜渗出(继发于 CRVO,PRP,放置巩膜扣带)、眼内气体或硅油、持续性胚胎血管化、慢性浆液性脉络膜脱离、脉络膜上腔出血,眼内肿瘤、ROP 3)房水迷流症(恶性青光眼)
五、治疗
PAC患者管理目标包括:预防和逆转房角关闭疾病进程、控制IOP、预防视神经损伤。
➡ PACS的治疗:
考虑到激光虹膜周边切开术(laser peripheral iridotomy, LPI)的相对安全性,其被广泛应用,可用于预防AACC和PACG。既往观察性研究提示,大多数的PACS患者不会发展为PAC或PACG。因此可以对患者进行随访,有证据时再行LPI。若患者需要使用一些可能引起瞳孔阻滞或睫状体位置变化的药物、出现前驱症状、就诊不方便或依从性差,亦可以考虑预防性应用。
➡ PAC和PACG的治疗
房角原位关闭、虹膜粘连性房角关闭、或者小梁网损伤均可导致慢性房水流出受阻,因此PAC患者可能出现IOP升高的情况。因此,强烈推荐应用LPI治疗PAC或PACG。
虹膜成形术或房角分离术后重新开放的前房角可以改善房水外流,特别是对于急性发作6-12个月之内的患者。
LPI后的治疗与原发性开角型青光眼相似,包括使用局部降眼压药物、小梁切除术或引流阀。对于若干PACG患者,单独实施白内障摘除术可能导致IOP显著下降,这也可作为一项治疗选择。
➡虹膜高褶状况和虹膜高褶综合征的治疗:
预防性虹膜成形术用于此类患者缺乏可信证据,而且该操作是有创的、疼痛的,还可能引发炎症,因此,到底是观察还是治疗由接诊医生依据具体情况来决定。对于接受虹膜切开术后,散瞳时高IOP复发的患者,应该进行进一步治疗,包括虹膜成形术、慢性缩瞳剂治疗或其他手术方案。
➡AACC的治疗:
初始治疗目标为降低IOP、缓解急性症状,管理流程见图所示
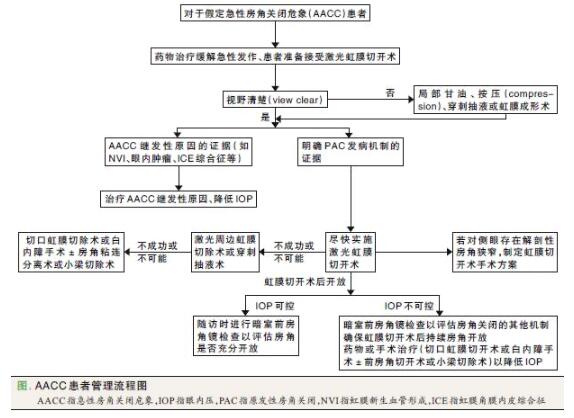
图1 AACC患者管理流程图
PPP与我国应用实际
1、分类
在我国的青光眼诊断体系中并没有PAC的概念,而是统称为PACG。对于尚未出现视神经损伤的患者,我国学者认为这仅是PACG自然病程发展的早期阶段。
PACG分为急性闭角型青光眼和慢性闭角型青光眼,其中急性闭角型青光眼又按不同临床阶段分为临床前期、先兆期、急性发作期、间歇期、慢性期和绝对期。对照ISGEO分类,急性闭角型青光眼临床前期对应可疑PAC;急性闭角型青光眼先兆期、急性发作期、间歇期以及慢性闭角型青光眼早期对应PAC;急性闭角型青光眼慢性期、绝对期以及慢性闭角型青光眼中期和晚期对应PACG。
《中国原发性闭角型青光眼诊治方案专家共识(2019年)》依据房角关闭机制进行分类,将PACG分为以下5种类型,即单纯性瞳孔阻滞型、虹膜高褶型、睫状体前位型、晶状体位置异常型及脉络膜膨胀型。在我国近半数患者多种机制共存。
2、所有PAC患者是否都需要接受虹膜周切治疗?
在PPP治疗部分, 对于各阶段的PAC患者都建议先行激光虹膜周边切开术(laser peripheral iridotomy, LPI)治疗。在临床上,对于一些房角已经全部或大部分粘连性关闭、IOP已经显著升高的患者进行LPI治疗, 不仅无法降低IOP、重新开放房角, 激光所致的虹膜组织碎屑还可能进一步堵塞残存的小梁网, 造成IOP进一步升高。因此, 临床工作中对于此类患者行LPI治疗需要慎重。
3、非瞳孔阻滞因素=高褶虹膜?
PPP中除了将PAC分为3个阶段:PACS、PAC和PACG外, 还提出了2种特殊情况:AACC和虹膜高褶状况/综合征。
我国研究将中国人的PACG分为3种类型:①多种机制共存型; ②单纯瞳孔阻滞型; ③非瞳孔阻滞型。
换句话说, PPP中的高褶虹膜状况/综合征包括了所有非瞳孔阻滞房角关闭因素。这一点显然与我国的诊断分类存在一些出入,是否合理有待商榷。
我国学者认为的高褶虹膜一般具有以下特征:患眼一般中轴前房深度基本正常, 而周边虹膜与房角间隙极窄或贴附, 虹膜根部呈现屈膝样形态,如图2所示。有些非瞳孔阻滞型房角关闭,虹膜根部并未呈现高褶虹膜构型的特征性屈膝样改变,如图3所示。
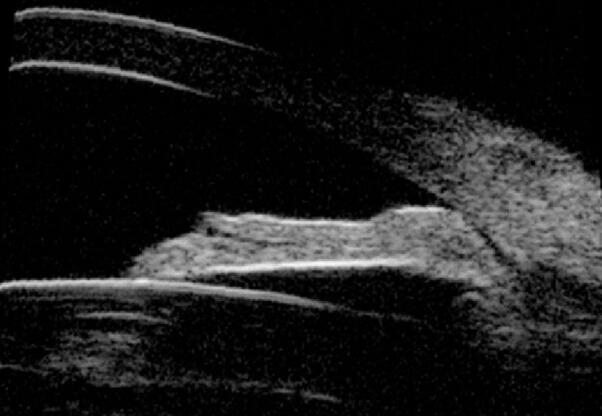
图2.高褶虹膜构型UBM图像 图中见虹膜基本平坦(虹膜后表面), 虹膜前表面近小梁网处呈屈膝样改变, 房角呈裂隙样开放。
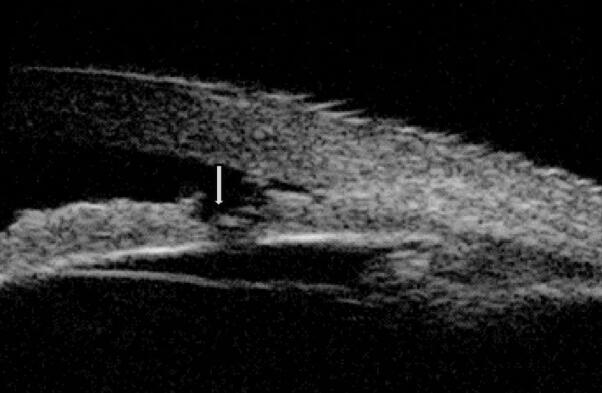
图3.虹膜根部肥厚、止点靠前的UBM图像 图中见虹膜并没有呈现高褶虹膜构型的特征性屈膝样形态, 由于虹膜根部肥厚、附着点靠前, 虽然虹膜周切孔存在(箭头所示), 但房角仍然较为拥挤。
简单用高褶虹膜的诊断来涵盖所有非瞳孔阻滞因素过于简单, 并且不利于针对各种不同房角关闭因素选择针对性治疗手段。在临床工作中, 需要仔细分辨每例患者房角关闭的具体机制, 以提供针对性治疗。
病例分享
再权威的指南,离开临床实践都是空谈。让我们来结合两个病例练练手~
病例一:
60岁女性,3年来反复无明显诱因左眼胀痛伴视力下降,可自行缓解,未予治疗。门诊检查左眼眼压测不出,角膜水肿,虹膜可见新生血管,以新生血管性青光眼收入院既往史:高血压10年,糖尿病10年,药物控制可。
入院查体:
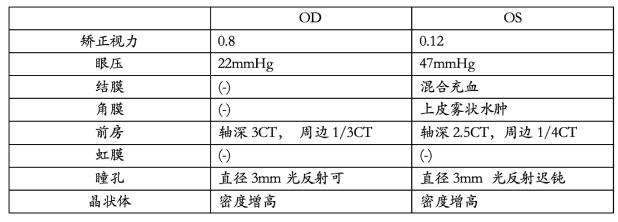
前房角镜检查:
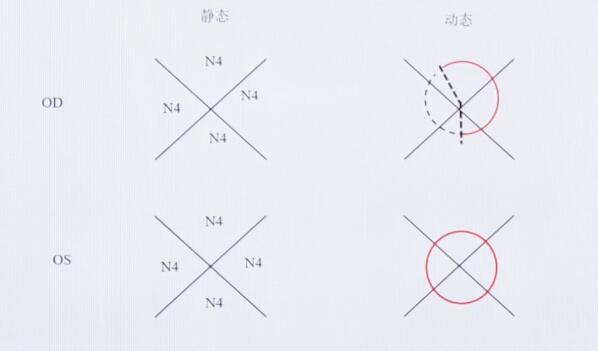
到底是不是新生血管性青光眼呢?如果你接诊了这个患者,你会如何处理呢?来看看北京大学第一医院潘英姿教授的精彩讲解:
病例二:
51岁男性,主诉:左眼视物范围缩小2年,双眼不适感1个月。
现病史:2年前当地诊断双眼原发性闭角型青光眼,右眼YAG激光虹膜周切,左眼小梁切除术,本次就诊时未用药。
全身病史(-)、青光眼家族史(-)
查体:
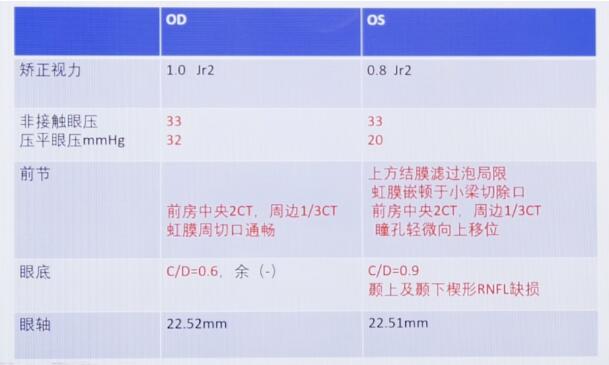
前房角镜检查发现双眼前房角大范围粘连,但呈断续状。
患者房角关闭的机制是什么呢?我们接下来要做什么检查,又该如何处理?
《眼科临床推荐指南手册(2022版)》上线
PPP是循证医学理念在眼科应用的优秀典范,是目前国际公认的权威眼科诊疗指南,其在国内进行推广,对于我国眼科同道在临床工作中的规范诊疗有很好的指导意义。
目前,由北京眼科学会组织编译的最新版PPP——《眼科临床推荐指南手册(2022版)》已上线发布。指南涉及青光眼、视网膜、白内障、角膜及眼表、屈光、斜视共五个眼科学眼专业,按照疾病分类的顺序共分为十八个分册(详见目录)。

北京眼科学会名誉会长、北京大学人民医院黎晓新教授策划审定总体方案,北京医院戴虹教授、北京大学第一医院潘英姿教授、北京大学第三医院洪晶教授、北京大学人民医院鲍永珍教授及吴慧娟教授担任各章节主审。

将PPP引入中国,旨在将其作为参考和依据,帮助我国眼科医师规范临床行为,实现真正卓越的医疗。目前,《眼科临床推荐指南手册》电子版已在北京眼科学会公众号设立专区,方便眼科医生长期检索和阅读。
参考文献:
[1]中华医学会眼科学分会青光眼学组,中国医师协会眼科医师分会青光眼学组.中国青光眼指南(2020年)[J].中华眼科杂志, 2020, 56(8):14.DOI:10.3760/cma.j.cn112142-20200313-00182.
[2]陈君毅,孙兴怀.从美国眼科临床指南(PPP)原发房角关闭分册看两国原发性闭角型青光眼诊疗思路的不同[J].中国眼耳鼻喉科杂志, 2019, 19(2):3.DOI:10.14166/j.issn.1671-2420.2019.02.001.
观看方式一

扫二维码,进入专区
观看方式二
❶ 打开「北京眼科学会」公众号,找到「学术活动」栏目

❷ 找到「临床指南口袋书」

❸ 点击您需要的内容查看即可
